¿Las vacunas antiCOVID funcionan?
Por Dr. Joseph Mercola, Mercola, 21 de octubre de 2021.
HISTORIA EN BREVE
- Un informe reciente detalla un brote de la variante Delta del SARS-CoV-2 en un hospital israelí, donde el 96 % (238 de 248) de los pacientes y del personal médico habían recibido la vacuna ARNm de Pfizer
- De las 238 personas completamente vacunadas, 39 (16 %) estaban infectadas, al igual que 3 de las 10 personas sin vacunar que se expusieron
- Mientras todo el personal enfermo se recuperaba, 5 pacientes infectados murieron y 9 se convirtieron en casos graves o críticos. Todas las muertes y los casos graves o críticos involucraron a personas completamente vacunadas. Dos pacientes sin vacunar que se infectaron solo desarrollaron una enfermedad leve
- Este brote nos demuestra que las vacunas antiCOVID no pueden crear inmunidad colectiva. También sugiere que las personas vacunadas podrían ser más propensas a sufrir infecciones graves y letales que las personas sin vacunar
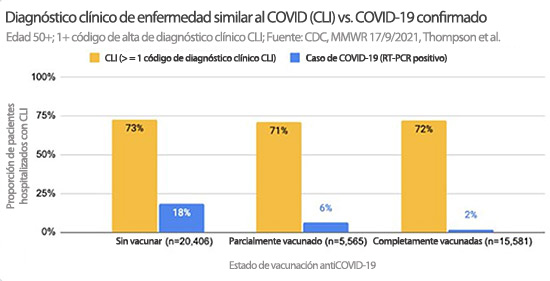
- De 41 552 pacientes hospitalizados en los Estados Unidos, el 73 % de los pacientes sin vacunar, el 71 % de los parcialmente vacunados y el 72 % de los completamente vacunados recibieron un diagnóstico de enfermedad similar al COVID (CLI, por sus siglas en inglés) entre el 1 de enero de 2021 y el 22 de junio de 2021
Llevamos 10 meses aplicando la vacuna antiCOVID, pero ¿qué podemos decir sobre su efectividad? ¿De verdad funciona? De acuerdo con los datos de Israel (que son los mejores datos en el mundo, gracias a la dedicación de los israelíes por recopilar datos y ser transparentes), parece que las noticias no son nada buenas.
En un artículo del 3 de octubre de 2021,1 Alex Berenson analiza un informe reciente de Eurosurveillance2 sobre un brote de la variante Delta del SARS-CoV-2 en una sala de diálisis israelí. Eurosurveillance es una revista publicada por los Centros Europeos para el Control de Enfermedades.
Un brote hospitalario demuestra la ineficacia de las vacunas antiCOVID
Un paciente de diálisis sin identificar acudió para recibir tratamiento debido a que tenía fiebre y tos. Después de varios días, su condición empeoró, pero permaneció en la unidad de diálisis del Centro Médico Meir.
Las medidas de COVID en el hospital incluyen el uso rutinario del equipo de protección completo por parte de todo el personal de la unidad de COVID, incluyendo el cubrebocas N-95, careta, bata, guantes y cubierta para el cabello. Los pacientes también utilizan cubrebocas quirúrgicos cuando comparten habitación con otro paciente.
Cuando examinaron y diagnosticaron al paciente enfermo con COVID-19, tenía un umbral de ciclo de PCR (CT) de 13.6, lo que significa que tenía una carga viral casi 1 millón de veces más alta que una persona con una infección leve.
Este mensaje desafía la suposición de que las altas tasas de vacunación causarán una inmunidad colectiva y que evitarán los brotes de COVID-19. En el brote que se describe aquí, el 96.2 % de la población expuesta se vacunó. ~ Eurosurveillance 3 de octubre de 2021
La infección se propagó muy rápido entre los pacientes y el personal, desde la sala de diálisis hasta la sala de COVID-19 y otras unidades. En el momento del brote, el 96% (238 de 248) de los pacientes y del personal médico habían recibido la vacuna de ARNm de Pfizer. De las 238 personas completamente vacunadas, 39 (16 %) estaban infectadas, al igual que 3 de las 10 personas sin vacunar que se expusieron.
La tasa de vacunación es muy elevada para no existe la inmunidad colectiva
Mientras todo el personal enfermo se recuperaba, cinco pacientes infectados murieron y nueve se convirtieron en casos graves o críticos. Todos las muertes y los casos graves o críticos involucraron a personas completamente vacunadas. Dos pacientes sin vacunar que estaban infectados solo desarrollaron una enfermedad leve. Como señalaron los autores:3
“La tasa de ataque que se calculó entre todos los pacientes y el personal expuesto fue del 10.6 % (16/151) para el personal y del 23.7 % (23/97) para los pacientes, en una población con una tasa de vacunación del 96.2 % (238 vacunados/248 personas expuestas).
Además, probablemente ocurrieron varias transmisiones entre dos personas que utilizaban cubrebocas quirúrgicos y, en un caso, que usaban EPP completo, incluyendo el cubrebocas N-95, careta, bata y los guantes.
Este brote nosocomial es un ejemplo de la alta transmisibilidad de la variante delta del SARS-CoV-2 entre las personas que ya recibieron las dos dosis de la vacuna y que utilizan cubrebocas. Esto sugiere cierta disminución de la inmunidad, aunque todavía brinda protección a las personas sin comorbilidades.
Este mensaje desafía la suposición de que las altas tasas de vacunación causarán la inmunidad colectiva y que evitarán los brotes de COVID-19.
En el brote que se describe aquí, se vacunó al 96.2 % de la población expuesta. La infección avanzó muy rápido (muchos casos se volvieron sintomáticos dentro de los 2 días posteriores a la exposición) y la carga viral fue alta.
Otra opinión aceptada es que cuando existe un posible desajuste entre la variante del SARS-CoV-2 y la vacuna, o un nivel bajo de inmunidad, la combinación de vacuna y cubrebocas debería proporcionar la protección necesaria.
Aunque pudo haber ocurrido alguna transmisión entre los miembros del personal que no utilizaron cubrebocas, todas las transmisiones entre los pacientes y el personal ocurrieron en las personas que utilizaban cubrebocas y que estaban vacunadas, de la misma manera que el brote en Finlandia”.
Este caso nos dice varias cosas importantes. Primero, que incluso en una población donde más del 96 % de las personas están completamente vacunadas, se producirán brotes. Esto significa que las vacunas no crean ningún tipo de inmunidad colectiva. De hecho, existen brotes en poblaciones donde la tasa de vacunación era del 100 %.4
En segundo lugar, las personas sin vacunar que se enfermaron solo tenían una enfermedad leve, mientras que las personas completamente vacunadas terminaron con una infección grave. Las personas sin vacunar se recuperaron sin problemas, mientras que varios de los pacientes completamente vacunados murieron.
En tercer lugar, podemos ver que los cubrebocas, caretas y los guantes brindan una falsa sensación de seguridad. En conjunto, este informe es una prueba de que todo lo que hacemos es una tontería.
Enfermedad similar al COVID entre las personas vacunadas
En los Estados Unidos, los datos están mucho más manipulados, tal como lo revela la siguiente sección. El estudio5 en cuestión, titulado: “Effectiveness of COVID-19 Vaccines in Ambulatory and Inpatient Care Settings”, se publicó el 8 de septiembre de 2021 en The New England Journal of Medicine.
Los investigadores identificaron un total de 103 199 hospitalizaciones entre el 1 de enero de 2021 y el 22 de junio de 2021. De ellas, 41 552 cumplieron con los criterios del estudio (la cantidad real son 41 159, ya que hay un error matemático6). Los pacientes incluidos tenían 50 años o más y tenían una “enfermedad similar al COVID” (CLI, por sus siglas en inglés), definida como síntomas de COVID y una prueba de PCR positiva.
Las hospitalizaciones excluidas que no cumplieron con los criterios del estudio fueron pacientes menores de 50 años, sin registro de vacunación, con recaídas, que no obtuvieron resultados de la prueba COVID y los que habían recibido la segunda dosis de la vacuna de ARNm (o la primera y única dosis de la vacuna Janssen) en los últimos 14 días y, por lo tanto, no se consideraron completamente vacunados.
La exclusión de las personas que recibieron la vacuna dentro de los 14 días de su hospitalización es más que lamentable y está diseñada para crear información errónea, al igual que resultados sesgados a favor de la vacuna. Los investigadores determinaron que durante los primeros 14 días tiene un mayor riesgo de infección, ya que aún no ha alcanzado los niveles adecuados de anticuerpos.
Un estudio sueco7 publicado el 21 de abril de 2021, descubrió que “la efectividad estimada de la vacuna para prevenir la infección ≥7 días después de la segunda dosis fue del 86 %, pero solo del 42 % ≥14 días después de una dosis única”. Aunque la efectividad máxima no se alcanza hasta los 14 días, ¿por qué no cuentan las hospitalizaciones que ocurren dentro de esas dos semanas?
De acuerdo con el informe de The New England Journal of Medicine, la efectividad de las vacunas de ARNm contra la infección por SARS-CoV-2 confirmada en laboratorio, 14 o más días después de la vacuna, fue de aproximadamente el 89 %. La efectividad entre las personas mayores de 85 años, las que padecen enfermedades crónicas, así como los adultos de raza negra e hispanos, varió entre el 81 % y el 95 %.
La efectividad de la “vacuna” de Janssen contra la infección confirmada por laboratorio que provocó la hospitalización fue del 68 % y del 73 % contra la infección que requirió atención de emergencia. Eso suena muy bien, pero no cuenta toda la historia.
Información adicional
En un hilo de Twitter,8 Ben M. verificó dos veces y recalculó la efectividad de la vacuna, al tener en cuenta todas las admisiones de CLI y no solo en las que el paciente se había vacunado al menos 14 días antes. Al agregar a los pacientes previamente excluidos, Ben M. presentó una tasa de efectividad de la vacuna del 13 %.
También descubrió que si observa cuántas personas en realidad tenían un código de diagnóstico clínico de CLI entre los 41 552 pacientes incluidos, la tasa de diagnóstico entre las personas sin vacunar, las parcialmente vacunadas y las completamente vacunadas era casi idéntica: 73% para las personas sin vacunar, 71 % para las parcialmente vacunadas y 72% para las completamente vacunadas.
Aquí es donde se pone interesante. Cuando observa la tasa de CLI y agrega la tasa de pruebas PCR positivas, las diferencias entre los grupos se vuelven más evidentes. Solo el 2 % de las personas completamente vacunadas tuvo una prueba de PCR positiva, en comparación con el 6 % de las parcialmente vacunadas y el 18% de las personas sin vacunar.
Ben M. observa que los pacientes vacunados se evalúan de forma menos rutinaria (una frecuencia 12.5 % menor para ser exactos), o que los pacientes sin vacunar se evalúan de manera más rutinaria (una frecuencia 11 % mayor que los vacunados). Pero podría haber otra explicación. Los Centros para el Control y la Prevención de Enfermedades de Estados Unidos en realidad tienen dos conjuntos diferentes de criterios de prueba, según el estado de vacunación del paciente.
Las personas completamente vacunadas, que se sospecha que contrajeron COVID-19, se deben evaluar con un CT de 28 o menos, mientras que los pacientes sin vacunar se deben sevaluar con un CT de 40.
Se ha demostrado que cualquier valor de CT superior a 35 produce un 97 % de falsos positivos,9 por lo que esta guía de prueba sesgada garantiza que los pacientes vacunados tienen más probabilidades de dar negativo en la prueba, mientras que los pacientes sin vacunar tienen más probabilidades de obtener un falso positivo.
Las personas parcialmente vacunadas son las más sintomáticas de CLI
Es más, cuando Ben M. observó los síntomas, descubrió que las personas parcialmente vacunadas son las más sintomáticas de CLI (29.2 %), seguidas por las completamente vacunadas (28.1 %) y luego las personas sin vacunar (27.4 %).
Cuando volvió a calcular la efectividad de la vacuna, basándose solo en la CLI sintomática (es decir, con o sin una prueba positiva), volvió a dar negativo: -6 % en las personas parcialmente vacunadas y -3 % en las completamente vacunadas. Ben M. señaló lo siguiente: “Esto significa que a pesar de la vacuna antiCOVID-19, las personas se enferman y terminan hospitalizadas como antes (si, no es que más)”.
En resumen, lo que Ben M. descubrió es que:10
•La tasa de admisión, diagnóstico y de síntomas de CLI es casi idéntica entre las personas sin vacunar y las vacunadas, por lo que no hay indicios de que la vacuna antiCOVID minimice el CLI.
•Las exclusiones de muestras distorsionan los datos y hacen que las vacunas antiCOVID parezcan más efectivas.
•De las hospitalizaciones incluidas por CLI, el 53 % involucró a personas vacunadas parcial o completamente, en comparación con el 47 % sin vacunar.
Al 15 de junio de 2021, el 48.7 % de las personas en Estados Unidos estaban completamente “vacunadas”,11 por lo tanto, la distribución de personas sin vacunar y completamente vacunadas que ingresaron en el hospital debería haber sido cercana al 50/50 para el 22 de junio de 2021, que fue la fecha límite en este estudio.
La tasa de personas parcialmente vacunadas mostró una tendencia entre un 8 % y un 10 % más alta, lo que situaría la proporción de personas vacunadas frente a personas sin vacunar en alrededor de 60/40. Si asume que la cantidad de personas vacunadas mayores de 50 años fue la misma que de las personas sin vacunar, o solo un poco más alta, el hecho de que el 53 % de los casos de CLI estaban vacunados y el 47 % se trataba de personas sin vacunar, sugiere que la tasa de CLI es casi idéntica sin importar el estado de vacunación.
•Para descubrir por qué las personas vacunadas desarrollan CLI al mismo ritmo que las personas sin vacunar, necesitamos datos de hospitalización y muerte por todas las causas, al igual que el estado de vacunación, pero a pesar de que los CDC han reconocido que tienen estos datos, negaron la solicitud realizada por Ben M. para obtenerlos.
No existe correlación entre las tasas de vacunación y los casos de COVID
En noticias relacionadas, el portal Blaze Media reportó hace poco los hallazgos de los investigadores de Harvard, quienes descubrieron “que no había ninguna correlación entre las tasas de vacunación y los casos de COVID a nivel mundial”.12
Según los autores del artículo, titulado: “Increases in COVID-19 Are Unrelated to Levels of Vaccination Across 68 Countries and 2,947 Counties in the United States.”:13
“Se argumenta que la narrativa relacionada con el aumento de nuevos casos en los Estados Unidos está motivada por áreas con bajas tasas de vacunación. También se ha observado una narrativa similar en los países.
Utilizamos los datos de COVID-19 proporcionados por Our World in Data para el análisis entre países, actualizado al 3 de septiembre de 2021. Incluimos 68 países que cumplían con los siguientes criterios: tenían datos disponibles de vacunas de segunda dosis, datos de casos de COVID-19, datos de población y que la última actualización de datos sucedió dentro de los 3 días anteriores o el 3 de septiembre de 2021.
Para los 7 días anteriores al 3 de septiembre de 2021, calculamos los casos de COVID-19 por 1 millón de personas para cada país, así como el porcentaje de población que está completamente vacunada. El aumento porcentual de los casos de COVID-19 se calculó con base en la diferencia en casos de los últimos 7 días y los 7 días anteriores a ellos.
A nivel de país, no parece haber ninguna relación discernible entre el porcentaje de población completamente vacunada y los nuevos casos de COVID-19 en los últimos 7 días. De hecho, la línea de tendencia sugiere una relación positiva, de modo que los países con un mayor porcentaje de población completamente vacunada tienen más casos de COVID-19 por 1 millón de personas.
En particular, Israel, con más del 60 % de su población completamente vacunada, tuvo los casos más altos de COVID-19 por 1 millón de personas en los últimos 7 días. La falta de una relación entre el porcentaje de población completamente vacunada y los nuevos casos de COVID-19 se ejemplifica aún más, por ejemplo, en la comparación de Islandia y Portugal.
Ambos países tienen más del 75 % de su población completamente vacunada y tienen más casos de COVID-19 por 1 millón de personas, comparados con países como Vietnam y Sudáfrica, que tienen alrededor del 10 % de su población completamente vacunada.
También en los condados de Estados Unidos, el promedio de casos nuevos de COVID-19 por cada 100 000 personas en los últimos 7 días, es muy similar en las categorías de porcentaje de la población completamente vacunada. Tampoco parece haber señales de que los casos de COVID-19 disminuyan con porcentajes más altos de la población completamente vacunada.
La dependencia exclusiva de la vacuna se debe reexaminar como estrategia principal para reducir el COVID-19 y sus consecuencias adversas. Es posible que sea necesario implementar otras intervenciones farmacológicas y no farmacológicas junto con las altas tasas de vacunación.
Tal corrección de curso, en especial en lo que respecta a la narrativa política, se vuelve primordial con la evidencia científica emergente sobre la efectividad de las vacunas en el mundo real.
Por ejemplo, en un informe publicado por el Ministerio de Salud de Israel, se reportó que la efectividad de 2 dosis de la vacuna BNT162b2 (Pfizer-BioNTech) para prevenir la infección por COVID-19 era del 39 %, una cantidad menor comparada con la del ensayo de 96 %.
También surge la posibilidad de que la inmunidad derivada de la vacuna Pfizer-BioNTech no sea tan fuerte como la inmunidad adquirida cuando se recupera del virus del COVID-19. También se ha reportado que disminuye el nivel de la inmunidad de las vacunas de ARNm 6 meses después de la inmunización.
Aunque las vacunas protegen a las personas de la hospitalización grave y la muerte, los CDC reportaron un aumento del 0.01 al 9 % y del 0 al 15.1 % (entre enero y mayo de 2021) en las tasas de hospitalizaciones y muertes, respectivamente, entre las personas completamente vacunadas”.
Photo by Hakan Nural on Unsplash



